ΕΛΕΓΧΟΣ ΤΗΣ ΓΥΝΑΙΚΑΣ
Ο έλεγχος της γυναίκας είναι πολυεπίπεδος και στοχεύει στην αποκάλυψη κάθε πιθανής αιτίας υπογονιμότητας. Παρακάτω αναφέρονται τα κύρια σημεία στα οποία εστιάζει ο ιατρός, ενώ άλλοι παράγοντες (π.χ. θρομβοφιλία, ανοσολογικοί παράγοντες) ελέγχονται κατά περίπτωση.
- Ιστορικό και τρόπος ζωής
- Έλεγχος για λοιμώξεις
- Ορμονικός έλεγχος
- Έλεγχος ωορρηξίας
- Έλεγχος ανατομίας μήτρας
- Έλεγχος διαβατότητας των σαλπίγγων
ΙΣΤΟΡΙΚΟ ΚΑΙ ΤΡΟΠΟΣ ΖΩΗΣ
- Προηγούμενες κυήσεις
- Προηγούμενες χειρουργικές επεμβάσεις
- Χρόνιες παθήσεις (διαβήτης, επιληψία, κ.ά.)
- Βάρος σώματος
- Κάπνισμα
- Αλκοόλ
- Φάρμακα
- Εργαστηριακός έλεγχος
- Γενική αίματος
- Έλεγχος ανοσίας στην ερυθρά
ΕΛΕΓΧΟΣ ΓΙΑ ΛΟΙΜΩΞΕΙΣ ΤΟΥ ΓΕΝΝΗΤΙΚΟΥ ΣΥΣΤΗΜΑΤΟΣ
- Χλαμύδια
- Γονόρροια
- Αιμόφιλος κόλπου
- HIV
- Ηπατίτιδα Β
- Ηπατίτιδα C
- Κυτταρομεγαλοϊός
ΟΡΜΟΝΙΚΟΣ ΕΛΕΓΧΟΣ
- FSH (αυξάνεται με την ηλικία καθώς και σε γυναίκες με λίγα ωάρια στις ωοθήκες)
- LH (μπορεί να είναι αυξημένη στο Σύνδρομο Πολυκυστικών Ωοθηκών)
- Οιστραδιόλη
- Προλακτίνη (μπορεί να είναι αυξημένη σε διαταραχές του κύκλου)
- Προγεστερόνη (για έλεγχο ωορρηξίας την 21η ημέρα ενός κύκλου 28 ημερών)
- Έλεγχος θυρεοειδικής λειτουργίας και αντιθυρεοειδικά αντισώματα
- ΑΜΗ (αποτελεί δείκτη του αριθμού των ωαρίων στις ωοθήκες και προβλέπει την απάντηση των ωοθηκών στη διέγερσή τους με ορμόνες σε περιπτώσεις υποβοηθούμενης αναπαραγωγής)
ΕΛΕΓΧΟΣ ΩΟΡΡΗΞΙΑΣ
Ο έλεγχος της ωορρηξίας έχει κεντρικό ρόλο στη διερεύνηση της γυναίκας καθώς σχετίζεται σχεδόν με το 1/3 όλων των προβλημάτων υπογονιμότητας. Κάποιες γυναίκες έχουν κάποια συμπτώματα με την ωορρηξία τους (ελαφρύς πόνος στην κοιλιά που κρατάει μερικές ώρες ή καφετιά υγρά στον κόλπο). Πάντως, η πλειοψηφία των γυναικών δεν έχει τέτοια συμπτώματα. Εναλλακτικά, μια γυναίκα μπορεί να χρησιμοποιήσει ένα κιτ ωορρηξίας το οποίο ελέγχει ορισμένες ορμόνες στα ούρα ή να σημειώσει τις καθημερινές αλλαγές στην θερμοκρασία του σώματος και στην τραχηλική βλέννη. Επειδή, όμως, αυτές οι μέθοδοι δεν θεωρούνται πολύ ακριβείς, ο ιατρός μπορεί να βεβαιώσει την ωορρηξία με υπερηχογραφικό έλεγχο που γίνεται 2-3 φορές κατά τη διάρκεια του κύκλου. Επιπλέον, προκειμένου να επιβεβαιωθεί η ωορρηξία και να διαπιστωθεί η σωστή λειτουργία του ωχρού σωματίου, συστήνεται ο έλεγχος της προγεστερόνης τη συγκεκριμένη εκείνη μέρα του κύκλου που θα υποδείξει ο ιατρός.
ΕΛΕΓΧΟΣ ΑΝΑΤΟΜΙΑΣ ΤΗΣ ΜΗΤΡΑΣ
Το περιβάλλον της μήτρας παίζει πολύ μεγάλο ρόλο στη διαδικασία της γονιμοποίησης και ο ενδελεχής έλεγχος του είναι απαραίτητος προτού βγάλουμε συμπεράσματα για τις πιθανές αιτίες της υπογονιμότητας. Πιθανά προβλήματα που μπορεί να συναντήσουμε κατά τη διάρκεια αυτού του ελέγχου είναι:
- Συγγενείς ανωμαλίες της μήτρας (π.χ. διάφραγμα μήτρας, δίκερως μήτρα)
- Επίκτητες ανωμαλίες της μήτρας (π.χ. συμφύσεις ενδομητρίου)
- Πολύποδες, ινομυώματα, αδενομύωση
Όλα τα παραπάνω μπορεί να σχετίζονται με δυσκολίες στην επίτευξη εγκυμοσύνης ή με αποβολές. Για τη διάγνωσή τους χρησιμοποιούμε μία ή περισσότερες από τις παρακάτω εξετάσεις:
Γυναικολογικός υπέρηχος: το ενδοκολπικό γυναικολογικό υπερηχογράφημα των έσω γεννητικών οργάνων προσφέρει μία άμεση και ανώδυνη απεικόνιση της μήτρας. Τα τελευταία χρόνια χρησιμοποιούμε μία πιο ευαίσθητη μορφή υπερήχου, τον 3D (τρισδιάστατο) γυναικολογικό υπέρηχο που μας επιτρέπει να διαγνώσουμε με μεγάλη ακρίβεια συγγενείς ανωμαλίες της μήτρας και έχει πρακτικά αντικαταστήσει -για το σκοπό αυτό- την μαγνητική τομογραφία.
Υστεροσκόπηση: είναι μια απλή εξέταση κατά την οποία εισάγεται μία κάμερα στην ενδομήτρια κοιλότητα μέσω του τραχήλου της μήτρας, ενώ η γυναίκα βρίσκεται υπό την επήρεια μέθης. Με τη χρήση κατάλληλης φωτεινής πηγής, έχουμε τη δυνατότητα παρακολούθησης του εσωτερικού της μήτρας σε μία οθόνη.
Υδρο-υπερηχογράφημα: αποτελεί μία νεότερη απεικονιστική μέθοδο που συνδυάζει τον κλασικό γυναικολογικό υπέρηχο (ή και τον τρισδιάστατο υπέρηχο) με τη χρήση ύδατος (για την ακρίβεια φυσιολογικού ορού) μέσα στη μήτρα. Κατά την εξέταση αυτή, ο φυσιολογικός ορός βοηθά στο να δούμε καθαρά το εσωτερικό της μήτρας και να διαγνώσουμε αν υπάρχει ή όχι πολύποδας. Με αυτόν το τρόπο, μπορούμε να αποφύγουμε μία δυνητικά άχρηστη υστεροσκόπηση.
ΕΛΕΓΧΟΣ ΔΙΑΒΑΤΟΤΗΤΑΣ ΤΩΝ ΣΑΛΠΙΓΓΩΝ
Η καλή λειτουργία των σαλπίγγων είναι απαραίτητη προϋπόθεση για την επίτευξη εγκυμοσύνης. Η διαβατότητα των σαλπίγγων ελέγχεται με τις παρακάτω μεθόδους:
Σαλπιγγογραφία: η παλαιότερη μέθοδος που χρησιμοποιείται για δεκαετίες. Πραγματοποιείται υποχρεωτικά σε ακτινολογικό εργαστήριο. Συνίσταται στην έγχυση μέσα από τον τράχηλο σκιαστικού υγρού και στην απεικόνιση με ακτίνες Χ της ενδομήτριας κοιλότητας καθώς και των σαλπίγγων. Ένα επεξηγηματικό βίντεο αυτής της εξέτασης (στα Αγγλικά) μπορεί να βρεθεί στο website της Mayo Clinic http://www.mayoclinic.com/health/hsg-test/MM00808. Επειδή, όμως η ακτινοβολία των ωοθηκών με αυτήν τη μέθοδο ισοδυναμεί με την ακτινοβολία από 40 ακτινογραφίες θώρακος, η σαλπιγγογραφία χρησιμοποιείται όλο και λιγότερο στην καθ’ ημέρα πράξη.
Λαπαροσκόπηση και χρήση χρωστικής ουσίας: επεμβατική μέθοδος που απαιτεί γενική αναισθησία.
Θεωρείται μια πλήρης μέθοδος ελέγχου της διαβατότητας των σαλπίγγων, αλλά και απεικόνισης του εσωτερικού της κοιλιάς για τη διάγνωση κάθε άλλης παθολογίας που σχετίζεται με την υπογονιμότητα (όπως η ενδομητρίωση). Σημαντικό πλεονέκτημα της μεθόδου είναι ότι επιτρέπει ακόμα και τη θεραπεία την ίδια στιγμή που γίνεται η διάγνωση. Ένα σύντομο βίντεο με τη διέλευση χρωστικής ουσίας από τις σάλπιγγες μπορεί να βρεθεί εδώ http://www.youtube.com/watch?v=J7so6S3Om30. Παρόλα αυτά, επειδή πρόκειται για μια επεμβατική μέθοδο, συστήνεται μόνο σε γυναίκες υψηλής πιθανότητας για προβλήματα των σαλπίγγων ή για ενδομητρίωση.
Υπερηχο-σαλπιγγογραφία (HyCoSy): αποτελεί τη νεότερη μέθοδο ελέγχου των σαλπίγγων και συνδυάζει την αποτελεσματικότητα με την απλότητα και την ασφάλεια. Συνίσταται στην έγχυση ειδικού σκιαστικής ουσίας στην κοιλότητα της μήτρας και στις σάλπιγγες και στη χρήση υπερήχων για τη διάγνωση της διαβατότητας των σαλπίγγων. Λειτουργεί, δηλαδή, με τον ίδιο τρόπο με την κλασική σαλπιγγογραφία, χωρίς όμως να έχουμε το πρόβλημα της ακτινοβολίας των ωοθηκών. Είναι επίσης πολύ λιγότερο επώδυνη από την κλασική σαλπιγγογραφία και λαμβάνει χώρα στο γνώριμο περιβάλλον ενός γυναικολογικού ιατρείου και όχι σε ένα ακτινολογικό εργαστήριο. Επιπλέον, με τη μέθοδο αυτή μπορούμε να κάνουμε μία πλήρη εξέταση της μήτρας και των ωοθηκών σε πραγματικό χρόνο (real time). Περισσότερες πληροφορίες μπορούν να βρεθούν στο site www.salpingografia.com
ΑΝΤΙΜΕΤΩΠΙΣΗ ΤΩΝ ΠΡΟΒΛΗΜΑΤΩΝ ΤΟΥ ΓΥΝΑΙΚΕΙΟΥ ΠΑΡΑΓΟΝΤΑ
Οι αιτίες υπογονιμότητας στη γυναίκα είναι πολλές και η διάγνωσή τους γίνεται με συστηματική διερεύνηση. Απ’ τη στιγμή που μπει η διάγνωση, αρχίζει η διαδικασία της θεραπείας με τη συμβουλή του ιατρού. Παρακάτω αναφέρονται επιγραμματικά οι τρόποι αντιμετώπισης των προβλημάτων του γυναικείου παράγοντα:
- Βελτίωση τρόπου ζωής (βάρος, διατροφή, άσκηση, κάπνισμα, αλκοόλ, ρύθμιση χρόνιων παθήσεων)
- Θεραπεία (τυχόν) λοιμώξεων του γεννητικού συστήματος
- Αντιμετώπιση ορμονικών δυσλειτουργιών (π.χ. υπερπρολακτιναιμία, θυρεοειδική δυσλειτουργία)
- Αντιμετώπιση ανωορρηξίας
- Αντιμετώπιση ανωμαλιών της μήτρας
- Αντιμετώπιση μη διαβατότητας των σαλπίγγων
ΑΝΤΙΜΕΤΩΠΙΣΗ ΑΝΩΟΡΡΗΞΙΑΣ
Η ανωορρηξία (δηλαδή η αδυναμία απελευθέρωσης ενός ωαρίου από τις ωοθήκες σε κάθε κύκλο) είναι μια από τις συνηθέστερες – και ευκόλως αντιμετωπίσιμες- αιτίες υπογονιμότητας. Είναι κεφαλαιώδους σημασίας να γίνει σωστή διάγνωση και ερμηνεία του φαινομένου, ώστε να ξεκινήσει η κατάλληλη θεραπεία. Παρακάτω αναφέρονται οι τρόποι αντιμετώπισης ανωορρηξίας (που συνήθως σχετίζεται με το σύνδρομο των πολυκυστικών ωοθηκών)
- Απώλεια βάρους (ίσως και απώλεια βάρους μόνο 5% μπορεί να είναι αρκετή για να επιτευχθεί ωορρηξία)
- Κλομιφαίνη
- Λαπαροσκοπικό drilling ωοθηκών
- Υποβοηθούμενη αναπαραγωγή
ΠΡΟΚΛΗΣΗ ΩΟΡΡΗΞΙΑΣ ΜΕ ΚΛΟΜΙΦΑΙΝΗ
Η κλομιφαίνη είναι ένα φάρμακο που χρησιμοποιείται για δεκαετίες για την πρόκληση ωορρηξίας, κυρίως σε γυναίκες με σύνδρομο πολυκυστικών ωοθηκών. Ο στόχος της θεραπείας είναι να προκαλέσουμε απελευθέρωση 1-2 ωαρίων με την κατάλληλη δόση (γι’ αυτό και υπάρχει αυξημένη πιθανότητα δίδυμης κύησης (5-10%). Το φάρμακο πρέπει να χορηγείται ΠΑΝΤΑ με ιατρική παρακολούθηση για την αποφυγή τυχόν ανεπιθύμητων παρενεργειών.
Με την χρήση της κλομιφαίνης επιτυγχάνεται ωορρηξία στο 80% και εγκυμοσύνη στο 60% των γυναικών μετά από θεραπεία 6 μηνών.
ΣΥΝΔΡΟΜΟ ΠΟΛΥΚΥΣΤΙΚΩΝ ΩΟΘΗΚΩΝ (Σ.Π.Ω.)
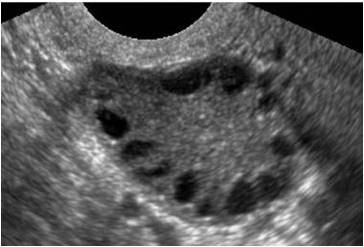
Το Σ.Π.Ω. οφείλεται σε ενδοκρινικές μεταβολές τις οποίες προκαλούν μια σειρά από μορφολογικές και λειτουργικές μεταβολές στις ωοθήκες. Υπάρχει συσχέτιση με αντίσταση στην ινσουλίνη, αλλά η παθοφυσιολογία του συνδρόμου δεν είναι ακόμη πλήρως αποσαφηνισμένη. Πάντως, υπάρχουν ισχυρές ενδείξεις ότι υπάρχει κάποια κληρονομική προδιάθεση. Υπολογίζεται ότι το 10% όλων των γυναικών έχουν Σ.Π.Ω., ενώ 20% όλων των γυναικών έχουν ΜΟΝΟ πολυκυστικές ωοθήκες στο υπερηχογράφημα (χωρίς να έχουν το ‘πλήρες’ Σ.Π.Ω.).
Τα συμπτώματα του Σ.Π.Ω. ποικίλλουν από γυναίκα σε γυναίκα. Η κλασική γυναίκα με Σ.Π.Ω είναι παχύσαρκη, έχει ανώμαλη και ακανόνιστη περίοδο και αυξημένη τριχοφυΐα. Υπάρχουν πάντως πολλές γυναίκες που έχουν μεν το σύνδρομο, αλλά δεν εμφανίζουν όλα τα παραπάνω συμπτώματα. Το Σ.Π.Ω. δεν προκαλεί πόνο.
Η διάγνωση του Σ.Π.Ω. βασίζεται στο ιστορικό, την κλινική εξέταση, τον υπερηχογραφικό έλεγχο και τις αιματολογικές εξετάσεις. Η διάγνωση τίθεται σήμερα με βάση τα παρακάτω κριτήρια (αρκούν 2 από τα 3 κριτήρια):
- πολυκυστικές ωοθήκες στο υπερηχογράφημα
(Αξίζει να τονιστεί ότι οι μαύρες ‘κύστεις’ που ανευρίσκονται στις ωοθήκες κατά τη διάρκεια του υπερηχογραφήματος είναι στην ουσία άγουρα ωοθυλάκια και όχι πραγματικές κύστεις στις ωοθήκες.)
- ανωμαλίες περιόδου ή και καθόλου περίοδος
- συμπτώματα αυξημένης δραστικότητας των ανδρογόνων στο αίμα (όπως ακμή και αυξημένη τριχοφυΐα)
Οι συνέπειες του Σ.Π.Ω. στη ζωή μιας γυναίκας ποικίλλουν. Πολλές γυναίκες δεν έχουν κανένα σημαντικό πρόβλημα. Άλλες ενοχλούνται από τις ανώμαλες περιόδους ή την αυξημένη τριχοφυΐα ή το αυξημένο βάρος τους. Κάποιες γυναίκες ανακαλύπτουν για πρώτη φορά ότι έχουν Σ.Π.Ω. όταν κάνουν εξετάσεις για υπογονιμότητα και ανακαλύπτεται αδυναμία ωορρηξίας. Αξίζει να τονιστεί ότι γυναίκες με σύνδρομο Σ.Π.Ω. έχουν ΕΛΑΦΡΑ αυξημένες πιθανότητες -σε σχέση με γυναίκες χωρίς Σ.Π.Ω.- να αναπτύξουν στο μέλλον διαβήτη τύπου 2 ή διαβήτη της κύησης, καθώς και υπερπλασία του ενδομητρίου.
Η θεραπεία του Σ.Π.Ω. ξεκινάει με την απώλεια βάρους (για όσες γυναίκες είναι υπέρβαρες) μέσω σωστής διατροφής και άσκησης. Αν οι ακανόνιστες περίοδοι ή η αυξημένη τριχοφυΐα είναι σημαντικό πρόβλημα για τη γυναίκα, συνιστώνται επιπλέον τα αντισυλληπτικά. Για γυναίκες που προσπαθούν να πετύχουν ωορρηξία, χορηγείται κλομιφαίνη, που είναι συνήθως πολύ αποτελεσματική. Μπορεί επίσης να χορηγηθεί και μετφορμίνη ή να επιχειρηθεί λαπαροσκοπικό drilling των ωοθηκών για να επιτευχθεί ωορρηξία.
Η παραπάνω παράθεση θεραπευτικών επιλογών αποτελεί μια αδρή σκιαγράφηση του τρόπου αντιμετώπισης του Σ.Π.Ω. Η εξειδικευμένη για κάθε γυναίκα θεραπευτική προσέγγιση πρέπει να συναποφασίζεται με τον θεράποντα ιατρό.
ΑΝΤΙΜΕΤΩΠΙΣΗ ΑΝΩΜΑΛΙΩΝ ΤΗΣ ΜΗΤΡΑΣ
Υστεροσκόπηση (π.χ. αφαίρεση πολύποδα, ινομυώματος, διαφράγματος μήτρας)
ΑΝΤΙΜΕΤΩΠΙΣΗ ΜΗ ΔΙΑΒΑΤΟΤΗΤΑΣ ΤΩΝ ΣΑΛΠΙΓΓΩΝ
- Εκλεκτική σαλπιγγογραφία (σήμερα έχει πρακτικά εγκαταλειφθεί)
- Λαπαροσκόπηση και λύση τυχόν συμφύσεων
- Υποβοηθούμενη αναπαραγωγή με εξωσωματική γονιμοποίηση